 其他辅助检查
其他辅助检查
其他辅助检查:
1.头颅X线平片 能够帮助了解颅骨的增生或损害程度。
2.CT检查 CT和MRI是诊断该区脑膜瘤最有效的手段,在检查中均要做注药对比强化扫描,否则有误诊的可能。CT平扫上主要表现为岩骨斜坡区分叶状或卵圆形均匀高密度或略高密度占位性病变,少数肿瘤混有大小不等的低密度灶。注射造影剂后可均匀强化,多表现为圆形、卵圆形或不规则型,肿瘤与硬脑膜以广基相连,局部可有骨质增生或骨质破坏,有时表现为岩尖部明显破坏。此外CT还可显示乳突气化的程度和骨迷路的位置,有利于指导手术。
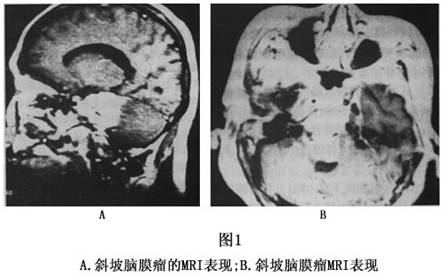
3.MRI检查 大多数脑膜瘤的信号与脑灰质相似,在T1加权像上多数为等信号,少数表现为低信号;在T2加权像上可表现为高、等、低信号,注射Gd-DTPA后绝大部分肿瘤出现强化,大部分脑膜瘤与相邻脑组织特别是脑干有包膜相隔。另外MRI在显示脑膜瘤与邻近血管关系上明显优于CT,可以用三维立体方式清楚地显示肿瘤的位置、大小,肿瘤的侵犯方向,有无基底动脉及分支受累。更重要的是在T2加权像上,可观察瘤周的蛛网膜层是否存在,有无脑干软膜侵犯,有无脑干水肿,这对于疾病的术前评估是十分重要的(图1) 。当脑膜瘤包绕或挤压颈内动脉、基底动脉时,由于血管内快速流动的血液产生流空现象,在T1和T2加权图像上均为低信号区。
4.脑血管造影 由于肿瘤供血十分丰富,因此,术前行选择性脑血管造影对于指导手术是十分必要的。脑血管造影可以观察肿瘤的血液供应,以便术中阻断供血动脉。脑血管造影上岩骨斜坡区脑膜的供血动脉主要有颈内动脉的脑膜垂体干、脑膜中动脉、基底动脉分支、椎动脉脑膜支以及咽升动脉斜坡支,并能同时观察到基底动脉向对侧移位、小脑上动脉以及咽升动脉斜坡支拉长(向后及向对侧移位),有时可出现病理性血管染色。
 鉴别诊断
鉴别诊断
鉴别诊断:岩骨斜坡区
脑膜瘤有时容易和斜坡脊索瘤、
软骨肉瘤等相混淆,应注意鉴别。
1.斜坡脊索瘤 脊索瘤来源于脊索胚胎残余,多生长在颅底或脊柱。颅底脊索瘤多位于斜坡处,占
颅内肿瘤的0.15%~0.2%。肿瘤多位于硬脑膜外,但有时呈浸润性生长并突破硬脑膜,多呈扁平型或球型。主要表现为
头痛、肢体无力、语言不清、呛咳等,如果肿瘤向不同的方向生长,则出现相应症状。从临床表现上与
脑膜瘤难以区别。但颅骨平片
脑膜瘤钙化甚少,而脊索瘤半数以上有斑点或小片状钙化,对骨质的破坏严重。CT显示肿瘤为不规则略高密度、边界清,其中有多发散在点、片状钙化,斜坡、蝶鞍有广泛骨质破坏,偶见肿瘤突入鼻咽腔,多数不出现强化。MRI T
1像为低信号,其间夹杂多个斑点状高信号。T
2像呈不均匀的高信号,可有中等度对比强化。
2.胆
脂瘤 主要来源于异位的胚胎残留的外胚层组织,好发于脑桥小脑角、鞍区、脑室和岩骨斜坡区,占
颅内肿瘤的0.7%~2%,多见于青壮年,常表现为一侧三叉神经痛或面肌痉挛,面部麻木、听力减退等特点。典型CT表现为沿脑池生长边界清楚的不规则低密度影,注射造影剂无强化或边界环状强化。MRI表现为T
1加权呈略高于脑脊液的低信号,T
2加权高于脑脊液的高信号,内有间隔,不发生对比增强。
3.神经鞘瘤 与
脑膜瘤无明显临床表现不同。但CT表现为等或低密度病灶,或呈囊性,可呈均一或环状强化,骨窗位观察可显示岩骨尖破坏。肿瘤周围无水肿。可呈哑铃型骑跨中后颅窝生长。MRI T
1像呈低信号,T
2像呈高信号或混杂信号,可有较明显的对比增强,但较
脑膜瘤弱。
4.
软骨肉瘤 软骨肉瘤发生率低,好发年龄为40~50岁,早期无明显症状,以后出现脑神经
麻痹和
颅内压增高。CT检查有骨质破坏,表现为等密度或高密度,瘤内有钙化,增强扫描肿瘤不强化或轻度强化。MRI表现为长T
1和长T
2信号,注射Gd-DTPA后肿瘤轻度强化。
5.其他 还需与向颅底侵犯的鼻咽癌、脑干肿瘤等鉴别。
 治疗
治疗
治疗:岩骨-斜坡区脑膜瘤的治疗主要包括:手术治疗、放射治疗及激素治疗等。
1.手术治疗 岩骨-斜坡型脑膜瘤手术切除是最有效的治疗方法。随着现代诊断技术(CT、M
RI、电生理检查)的提高,手术设备、手术显微镜、激光及超声吸引的应用和麻醉技术的不断提高,手术死亡率已明显下降。对于岩骨斜坡区脑膜瘤的手术方式是由病变所在部位、生长方式、供血来源以及与周围结构的毗邻关系来决定的。通常有以下几种手术入路:幕上、下经岩骨乙状窦前入路、枕下乙状窦后入路、颞下-耳前颞下窝入路、颞下经岩骨前路入路等。
(1)幕上、下经岩骨乙状窦前入路:是切除岩骨-斜坡区脑膜瘤最有效的手术入路,目前已为越来越多的学者采用,它能提供到达岩骨斜坡区的宽阔视野,缩短到达该区的距离,能够较清晰暴露同侧Ⅲ~Ⅻ脑神经和后循环的主要动脉,避免了对颞叶的过分牵拉和保留Labbe静脉。此入路适合于中、后颅窝病变的手术,特别适用于上2/3斜坡-岩骨区的病变切除。但对下斜坡的暴露效果不好。一般根据岩骨磨除的程度又分为三个亚型:①扩大迷路后入路:磨岩骨保留骨迷路完整,可以保留听力。②经迷路入路:即完整磨除骨性半规管,但需牺牲听力且术后脑脊液耳漏机会增加。③经迷路耳蜗入路:在①、②的基础上更加广泛地磨除岩骨并使面神经向下方移位。
(2)枕下乙状窦后入路:适用于对脑桥小脑角区,下斜坡区的病变手术,并能较清楚显露一侧Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ、Ⅺ、Ⅻ脑神经和后循环的主要动脉。但此入路对岩骨尖、上斜坡和小脑幕切迹等部位显露不佳。
(3)颞下-耳前颞下窝入路:亦即为额颞翼点开颅加断颧弓联合入路。该入路可提供更大范围切除中颅窝外侧部的条件,更广泛地暴露鞍旁海绵窦区,减少术中对颞叶的牵拉。但对脑桥小脑角区和枕大孔区暴露不好。
(4)颞下经岩骨前路入路:又同颞枕经小脑幕入路,适用于中、上斜坡及岩骨尖等部位病变的手术。
(5)其他:尚有耳后经颞入路,扩大枕下入路;幕上、下联合入路等。
2.放射治疗 立体定向放射治疗岩骨斜坡脑膜瘤主要适应证包括:
(1)年迈或其他重要器官功能障碍不能耐受手术者。
(2)显微手术后肿瘤残余或复发。
(3)肿瘤直径≤3cm。
目前主要分χ-刀或γ-刀治疗。Subach等报道62例岩骨-斜坡脑膜瘤患者采用γ-刀治疗,平均随访37个月,症状改善占21%,无变化68%,加重11%,肿瘤缩小占24%,无变化68%,增加8%,认为对于原发或复发的岩骨-斜坡脑膜瘤立体定向放射治疗是有效的。Nicolato A等报道γ-刀治疗50例颅底脑膜瘤中,12例为岩骨斜坡脑膜瘤,肿瘤平均体积为8.6cm3,未见有早期并发症,随访结果证实γ-刀治疗是安全有效的。立体定向放射治疗并发症早期主要为恶心、呕吐、头痛等,大多在24h后缓解。后期反应:面神经、三叉神经、听神经及脑干、颞叶不同程度的放射损伤,少数可恢复,部分为永久性损伤。
3.激素治疗 采用调节病人体内激素水平方法,对控制脑膜瘤生长具有一定作用。主要有激素拮抗药、甲羟孕酮(安宫黄体酮)等临床应有亦有效。



 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防